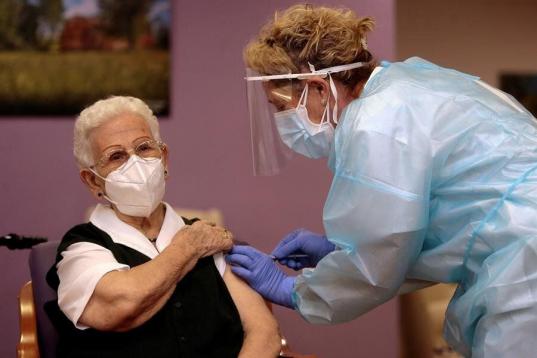
¿Afectan las mutaciones del coronavirus a la eficiencia de las vacunas?
Dado que a partir de una sola persona contagiada se producen millones de nuevos virus, que se generen nuevas variantes más eficientes no es nada extraordinario.
Fuera de una célula, un virus es un don nadie que no tiene metabolismo ni realiza ninguna función. Simplemente consiste en un conjunto de proteínas, en algunos casos algo de membrana también, y un genoma que puede ser tanto de ADN como de ARN. Tras infectar una célula, los virus secuestran su capacidad para producir macromoléculas y así fabricar más virus, miles de ellos.
En el proceso de copia de cualquier genoma, se producen errores que originan mutaciones. Las mutaciones se reflejan en cambios en las proteínas que forman parte del virus. No es frecuente que haya grandes cambios que afecten gravemente a la capacidad infecciosa del virus. Pero si el número de contagiados es masivo, aparecen pequeñas mutaciones que aumentan la capacidad infecciosa del virus. Los virus que contienen estas mutaciones contagian y proliferan más y se van imponiendo a los demás.
Teniendo en cuenta que a partir de una sola persona contagiada se producen millones de nuevos virus, que se generen nuevas variantes más eficientes no es algo extraordinario. Es más, lo normal es que en la relación inicial entre un virus y un huésped nuevo, como el ser humano para el SARS-CoV-2, surjan en poco tiempo variantes con mutaciones que aumenten la capacidad infecciosa.
En el caso concreto del coronavirus que ahora nos preocupa, las mutaciones que se han ido imponiendo afectan especialmente a la proteína S o espícula (Spike). Aquellos virus con una proteína S que se agarra con mayor capacidad a la proteína ACE2, a la que se unen para infectar nuestras células, han tomado la delantera.
Estas variantes se irán sucediendo hasta que se imponga la variante más efectiva de todas y el virus acabe así de adaptarse a nuestra especie.
Desde el principio de la pandemia se ha puesto el foco en la cantidad de anticuerpos que presentan las personas infectadas y cuánto duran en el organismo. Pero los anticuerpos no lo son todo en el sistema inmunitario .
Es cierto que los receptores de los linfocitos B reconocen estructuras externas del virus (antígenos), especialmente a la proteína S. Y que la activación del receptor acaba con la producción de anticuerpos contra la proteína S. Pero para ello necesitan que los linfocitos T ayudantes (Th) les ayuden a activarse y convertirse en células plasmáticas (las que producen los anticuerpos) y células memoria (que se activarán más rápidamente cuando se vuelvan a encontrar con el antígeno).
Los linfocitos Th solo reconocen trocitos (péptidos de unos 10 a 16 aminoácidos) de proteína originados tras la digestión del virus por parte del linfocito B. Así, el linfocito Th no necesita reconocer al mismo antígeno que reconoció el linfocito B, sino un trozo de cualquier otra proteína que forme parte del virus, incluso las proteínas internas no reconocibles por el linfocito B.
Por otro lado, también intervienen los linfocitos T citotóxicos (Tc). Su función no es otra que eliminar células infectadas por los virus, tumorales o dañadas. Estos linfocitos reconocen también péptidos pero procedentes de aquellas proteínas que se producen dentro de las células. Si una célula está infectada por un virus, parte de las proteínas de virus se degradan y sus péptidos acaban en la superficie de la célula. Allí es donde los linfocitos Tc las detectan, se activan y matan a la célula infectada.
Conclusión: la proteína S es reconocida tanto por los anticuerpos como por los linfocitos T.
Durante estos meses se ha hablado mucho de anticuerpos contra el SARS-CoV-2 y contra la proteína S (Spike) del virus para la que se han desarrollado la mayoría de las vacunas aprobadas hasta el momento. El mayor foco se ha puesto en los anticuerpos bloqueantes, es decir, en aquellos que se interponen entre la proteína S y la proteína ACE2 de las células y que impiden la infección por el virus. Pero la proteína S contiene otros muchos sitios de reconocimiento por parte de los receptores de los linfocitos B y de los linfocitos T, tanto Th como Tc.
Las vacunas utilizadas en Europa y EEUU —Pfizer, Moderna, AstraZeneca y Johnson & Johnson— están basadas en la activación del sistema inmunitario contra la proteína S del SARS-CoV-2. La espícula del virus es una glucoproteína formada por 1273 aminoácidos, que contiene múltiples lugares de reconocimiento tanto por los linfocitos B y los anticuerpos como por los linfocitos Th y Tc.
Las variantes del virus que se han ido imponiendo sobre las demás implican pequeños cambios de tan solo uno o unos pocos aminoácidos. No hay que descartar que estos cambios reduzcan la capacidad de algunos anticuerpos generados a partir de las vacunas para bloquear al virus. Pero lo que esta claro es que, dado el tamaño de la proteína S, no parece que la cantidad de anticuerpos diferentes que se pueden generar contra ella se vea afectada. Tampoco es probable que se vea afectada la activación de linfocitos Th o Tc.
En todo caso, será relativamente sencillo fabricar una dosis de recuerdo con una variante de la vacuna que contenga el genoma del virus más actualizada para asegurar que la población ya vacunada sigue inmunizada aunque el virus mute.
Este artículo se publicó originalmente en The Conversation.